يحرص ملايين المسلمين حول العالم على صيام شهر رمضان المبارك، لما له من أبعاد روحية وإيمانية عميقة، إلا أن صيام مرضى السكر يحتاج وعيًا طبيًا وتخطيطًا مسبقًا لتفادي المضاعفات كهبوط السكر أو ارتفاعه أو الجفاف.
تؤكد جمعيات طبية عالمية أن الصيام لمرضى السكر يمكن أن يتم بأمان في كثير من الحالات، بشرط الالتزام بخطة علاج فردية وتحت إشراف طبي متخصص.
تقييم الحالة الصحية لمريض السكر
يشدد الأطباء على أهمية إجراء مراجعة طبية شاملة تشمل قياس مستوى HbA1c لتقييم مدى التحكم في المرض، وتقييم خطر التعرض لهبوط السكر، ومراجعة جرعات الأدوية وأوقات تناولها، ومناقشة تعديل توقيت وجرعات الأنسولين عند الحاجة، مع الإشارة إلى أن بعض الفئات قد تُنصح لها بعدم الصيام مثل مرضى السكر من النوع الأول غير المنضبط أو من لديهم تاريخ متكرر من هبوط السكر الشديد أو مضاعفات متقدمة في الكلى أو القلب.
متى يصبح الإفطار ضرورة طبية؟
يُنصح بالإفطار في حالات خطرة مثل انخفاض مستوى السكر إلى أقل من 70 ملغ/ديسيلتر، ارتفاع مستوى السكر إلى أكثر من 300 ملغ/ديسيلتر، الشعور بدوخة شديدة أو ارتباك ذهني، حدوث إغماء، عطش شديد مع جفاف واضح، تسارع ضربات القلب أو رعشة، وتؤكد المراقبة أن قياس مستوى السكر في الدم لا يفطر بل يظل أداة أساسية للحفاظ على سلامة المريض.
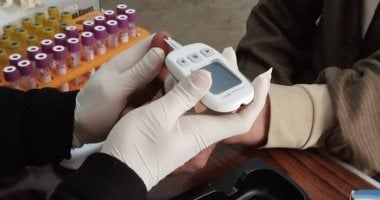
أهمية المراقبة الدورية لمستوى السكر
المتابعة المنتظمة خلال ساعات الصيام تشكل خط الدفاع الأول ضد المضاعفات، ويُوصى بقياس السكر قبل السحور، منتصف النهار، قبل الإفطار، بعد الإفطار بساعتين، وعند الشعور بأي أعراض غير طبيعية، فالمراقبة الدقيقة تساعد في اكتشاف أي اضطراب مبكرًا واتخاذ القرار المناسب.
سحور متوازن مفتاح استقرار السكر
يسهم السحور في استقرار الجلوكوز خلال ساعات الصيام الطويلة، لذا يوصى باختيار أطعمة بطيئة الامتصاص وغنية بالعناصر الغذائية مثل الحبوب الكاملة كالشوفان والخبز الأسمر، ومصادر البروتين كالبيض والزبادي والبقوليات، والدهون الصحية كالمكسرات وزيت الزيتون والخضراوات الطازجة، ويُفضل تجنب الحبوب السكرية والخبز الأبيض والأطعمة المالحة مع الحرص على شرب كمية كافية من الماء للوقاية من الجفاف.
إفطار صحي يمنع الارتفاع المفاجئ للسكر
عند أذان المغرب، يُنصح بكسر الصيام تدريجيًا بالبدء بتمرة مع الماء دون إفراط، والانتظار قليلًا قبل تناول الوجبة الرئيسية، وتناول الطعام ببطء لتجنب الارتفاع الحاد في مستوى السكر، وتحتوي وجبة الإفطار على بروتينات خفيفة مثل الدجاج أو السمك، وكميات وفيرة من الخضراوات، وحصة معتدلة من الكربوهيدرات المعقدة، مع تجنب المقليات والحلويات الثقيلة والمشروبات السكرية لأنها تسبب ارتفاعًا سريعًا يتبعه هبوط مفاجئ.
تعديل جرعات الأدوية والأنسولين
ينسجم الصيام مع تغير نمط تناول الطعام، لذا غالبًا ما يُطلب تعديل جرعات أدوية السكر وتوقيت الأنسولين تحت إشراف الطبيب، فقد تزيد بعض الأدوية من خطر هبوط السكر أثناء الصيام، كما قد يحتاج الأنسولين إلى تغيير في التوقيت أو تقليل في الجرعة، ويجب أن يتم أي تعديل بقيادة الطبيب المعالج، مع أهمية التثقيف الصحي المسبق لتمكين المريض من فهم التعامل مع التغيرات خلال الشهر الكريم.
الخطر الجفاف خلال ساعات الصيام
الجفاف من أبرز المخاطر بسبب طول ساعات الصيام، لذا ينصح بشرب ما بين 8 إلى 10 أكواب ماء بين الإفطار والسحور، وتجنب المشروبات المحتوية على الكافيين، ومراقبة لون البول كمؤشر على الترطيب، والانتباه لأعراض مثل الصداع أو الإرهاق الشديد.
النشاط البدني خلال رمضان
لا يُمنع النشاط تمامًا، بل يُفضل ممارسة المشي الخفيف بعد الإفطار وتجنب التمارين الشاقة خلال النهار، كما أن صلاة التراويح تعتبر نشاطًا بدنيًا معتدلًا يساعد في تحسين الدورة الدموية.